Daban ağrıları, gündəlik həyatda bir çox insanın üzləşdiyi, fiziki aktivliyə, iş və istirahət keyfiyyətinə ciddi təsir göstərən problemlərdən biridir. Xüsusən də daban şporu kimi ortopedik pozuntular, həm işgüzar, həm də idmançı həyat tərzi keçirən insanlar arasında geniş yayılıb. Bu patologiya təkcə ağrı ilə məhdudlaşmır, bəzən hərəkətin məhdudlaşmasına, həyat keyfiyyətinin və ümumi sağlamlığın pisləşməsinə səbəb olur. Daban şporu barədə cəmiyyət arasında fərqli və bəzən yanlış təsəvvürlər mövcuddur. Onun əsl səbəbləri, risk faktorları, klinik əlamətləri, diaqnostik metodları və effektiv müalicə üsulları haqqında düzgün məlumatlar əldə etmək, vaxtında həkimə müraciət və özünəqayğı baxımından olduqca vacibdir. Bu yazıda daban şporunun anatomiyası, yaranma səbəbləri, klinik gedişi, müalicə strategiyaları və profilaktik tədbirləri elmi və praktik yanaşma ilə dərin təhlil edilir.
Daban şporu nədir?
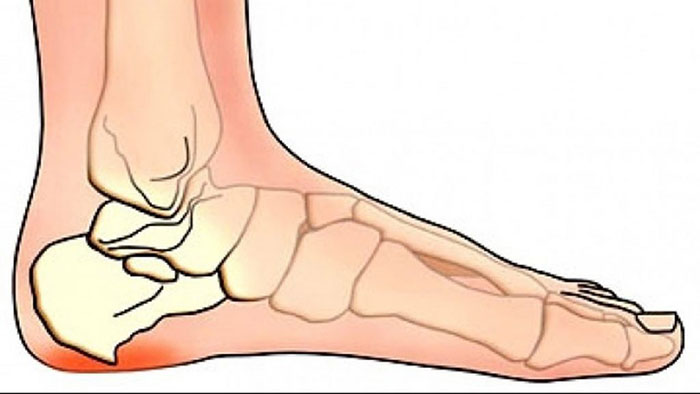
Daban şporu (latınca – “calcaneal spur”) daban sümüyünün alt və ya arxa hissəsində yerləşən, sümük çıxıntısı şəklində yaranan patologiyadır. Sümükdə bu çıxıntı əsasən ayağın alt hissəsində, daban sümüyü və plantar fassiya (ayaq altı əzələlərin və vətərlərin sıx lifi) arasında baş verir. Çıxıntı bəzən rentgen müayinəsində “tikan” və ya “şpor” kimi görünür.
Bu vəziyyət daha çox plantar fassiyanın davamlı gərginlik və mikrozədələnmələri nəticəsində yaranır. Orqanizm, daban sümüyünün bu hissəsində təkrarlanan mexaniki təzyiqlərə cavab olaraq, həmin zonada yeni sümük toxuması formalaşdırır və nəticədə daban sümüyünün altında sərt, kəskin çıxıntı – daban şporu əmələ gəlir.
Daban şporunun yaranma səbəbləri və risk faktorları
Daban şporunun əsas yaranma mexanizmi uzun müddətli mexaniki təzyiqlər, mikrotravmalar və plantar fassiyanın zədələnməsi ilə bağlıdır. Ən əsas risk faktorları bunlardır:
- Ayaq quruluşunda anatomik qüsurlar (yastıdabanlıq, yüksək qövs və s.)
- Piylənmə və artıq çəki (daban sümüyünə və əzələlərə artan yük)
- Uzun müddət ayaqüstə qalmaq və ya gəzinti
- Sərt, elastik olmayan ayaqqabı geyinmək
- İdmanda və ya fiziki fəaliyyətdə ayaq altına həddən artıq yük düşməsi
- Yaş artdıqca fassiyanın elastikliyinin azalması
- Revmatoloji və metabolik xəstəliklər (diabet, artrit və s.)
Daban şporu riskini artıran digər amillər sırasında ağır fiziki əmək, düzgün seçilməmiş idman ayaqqabıları və qadınlarda hamiləlik dövründə ayaq quruluşunun dəyişməsi də yer alır.
Klinik əlamətlər və diaqnostika üsulları
Daban şporunun ən əsas və tipik simptomu dabanın alt hissəsində, xüsusən səhərlər və uzun müddət istirahətdən sonra yeriyərkən yaranan kəskin, bəzən dözülməz ağrıdır. Ağrı çox vaxt bir nöqtədə, daban sümüyünün ön-alt zonasında cəmlənir və gün ərzində aktivliklə bir qədər azalır, lakin yenidən istirahətdən sonra təkrar artır. Bəzi xəstələrdə ayaqda şişkinlik, qızartı, bəzən də hərəkət zamanı “sancma” hissi müşahidə olunur.
Diaqnostika əsasən klinik müayinəyə və simptomların təhlilinə əsaslanır. Qəti diaqnoz üçün ən effektiv vasitə rentgen müayinəsidir. Rentgenoqrafiyada daban sümüyünün alt hissəsində kəskin, tikanabənzər sümük çıxıntısı görünür. Bəzən həkim əlavə olaraq USM (ultrasəs), MRT və ya qan analizləri də istəyə bilər ki, burada məqsəd digər patologiyaları istisna etməkdir.
Daban şporunun gedişi və nəticələri
Daban şporunun ilkin mərhələdə əsas problemi – hərəkət zamanı yaranan ağrı və diskomfortdur. Müalicə olunmayan və ya ağırlaşan hallarda bu vəziyyət xroniki hala keçir, xəstə daim ağrı və hərəkət məhdudiyyəti ilə üzləşir. Bəzi hallarda ayaqda kompensator yeriş pozuntusu, ortopedik problemlər və hətta ikinci dərəcəli oynaq zədələnmələri də inkişaf edə bilər.
Ağrının xronikləşməsi, gündəlik aktivliyin və fiziki iş qabiliyyətinin azalması, psixoloji gərginlik və həyat keyfiyyətinin pisləşməsi də daban şporunun əsas mənfi nəticələrindəndir.
Daban şporunun müalicə üsulları və mərhələləri
Daban şporunun müalicəsi kompleks yanaşma tələb edir və xəstəliyin mərhələsinə, ağrının intensivliyinə və pasiyentin ümumi sağlamlıq vəziyyətinə uyğun seçilir.
- Konservativ müalicə:
Ən geniş tətbiq olunan üsullar – fiziki yüklənmənin azaldılması, ortopedik içlik və daban altlıqlarının istifadəsi, rahat və yumşaq ayaqqabı seçimi, kilolu xəstələrdə çəkini azaltmaq, xüsusi massaj və dartınma (stretching) məşqləri. Ağrını azaltmaq üçün qeyri-steroid iltihabəleyhinə preparatlar (NSAİD-lər), ağrıkəsicilər, yerli iltihabəleyhinə maz və gellər, soyuq kompresslər tətbiq oluna bilər. - Fizioterapiya və reabilitasiya:
Ultrasəs, lazer terapiyası, maqnitoterapiya, elektroforez, şok-dalğa terapiyası və parafin terapiya ən təsirli fizioterapiya üsullarındandır. Bu prosedurlar ağrını azaldır, fassiyanın elastikliyini artırır, bərpa prosesini sürətləndirir. - Enjekte edilən müalicə üsulları:
Ağrı çox kəskin olduqda daban nahiyəsinə kortikosteroid və ya PRP (trombositlərlə zəngin plazma) inyeksiyaları tətbiq edilə bilər. - Cərrahi müalicə:
Konservativ və fizioterapevtik üsullar nəticə vermədikdə və ya ağırlaşmış xroniki hallarda, cərrahi müdaxilə – daban sümüyündəki şporun kəsilib çıxarılması icra oluna bilər. Cərrahi müdaxilə ən son variant hesab olunur.
Daban şporunda ev şəraitində özünəqayğı və profilaktika
Daban şporunun ağırlaşmasının və təkrarlanmasının qarşısını almaq üçün gündəlik həyatda bəzi vacib qaydalara əməl etmək lazımdır:
- Rahat, ortopedik və elastik ayaqqabılara üstünlük vermək
- Ayaq altına xüsusi ortopedik içliklər və daban altlıqları qoymaq
- Ayaqları lazımi qədər istirahət etdirmək, uzun müddət ayaqüstə qalmamaq
- Bədən çəkisini nəzarətdə saxlamaq, piylənmədən qaçmaq
- Mütəmadi olaraq ayaq əzələlərinə dartınma və gücləndirici məşqlər etmək
- İdman ayaqqabısını düzgün seçmək və mütəmadi dəyişmək
- Aşırı fiziki yüklənmədən qaçmaq
Profilaktika məqsədilə vaxtında həkim müayinəsi, xüsusən yastıdabanlıq və ayaq deformasiya əlamətləri olan şəxslərdə mütləqdir.
Daban şporu: xüsusi hallar və risk qrupları
Xüsusilə artıq çəkisi olan şəxslər, idmançılar, yaşlı insanlar, diabet və revmatizm xəstələri, eləcə də uzun müddət sərt yerdə ayaqüstə çalışan insanlar daban şporunun yaranmasına daha çox meyllidir. Hər bir risk qrupu üçün fərdi müalicə və profilaktika proqramı hazırlanmalıdır.
Daban şporunun müalicəsində yeni texnologiyalar və elmi yeniliklər
Son illərdə şok-dalğa terapiyası, PRP inyeksiyaları, bioloji aktiv maddələrlə müalicə və yüksək dəqiqlikli cərrahi texnologiyalar daban şporunun uğurlu müalicəsində yeni mərhələ yaradıb. Bəzi hallarda süni intellekt dəstəkli analizlər və 3D-ortopedik dizaynlar fərdi içlik və altlıq seçimini asanlaşdırır. Yeni tibbi texnologiyalar həm sağalma prosesini sürətləndirir, həm də residiv riskini azaldır.
Daban şporunun əsas simptomları və müalicə üsulları
| Simptomlar | Müalicə üsulları |
|---|---|
| Səhər ağrısı, daban altı ağrı | Ortopedik içlik, istirahət |
| Hərəkət zamanı sancma, yeriş pozuntusu | Fizioterapiya, masaj, dartınma |
| Şişkinlik, qızartı | Ağrıkəsici və iltihabəleyhinə |
| Kronik ağrı, hərəkət məhdudiyyəti | Enjeksiyalar, cərrahi müdaxilə |
Daban şporu ortopedik patologiya kimi insan sağlamlığında ciddi diskomfort yaradan, lakin vaxtında və düzgün yanaşma ilə tam nəzarət altına alınan bir problemdir. Həyat keyfiyyətinin qorunması üçün ağrıların səbəblərinin düzgün təhlili, fərdi müalicə planı və profilaktik tədbirlərin tətbiqi əsas şərtdir. Gündəlik həyat tərzində dəyişiklik, düzgün ayaqqabı seçimi, aktiv həyat və vaxtında həkimə müraciət daban şporunun ağırlaşmasının qarşısını almağa kömək edir.
Ən Çox Verilən Suallar
Daban şporu daban sümüyünün alt və ya arxa hissəsində yaranan, sümük çıxıntısı şəklində olan ortopedik patologiyadır. Əsas səbəbi plantar fassiyanın davamlı gərginliyi, mikrotravmalar və mexaniki təzyiqlərdir.
Ən tipik əlamət səhər və istirahətdən sonra ilk addımda daban altı kəskin ağrıdır. Hərəkət zamanı sancma, bəzən şişkinlik, qızartı və yeriş pozuntusu da müşahidə olunur.
Yastıdabanlıq, artıq çəki, uzun müddət ayaqüstə qalmaq, sərt ayaqqabı geyinmək, idmanda və fiziki işdə həddən artıq yük, yaş artımı və bəzi xroniki xəstəliklər əsas risk faktorlarıdır.
Əsas diaqnostika üsulu klinik müayinə və rentgendir. Rentgenoqrafiyada daban sümüyünün altında tikanabənzər çıxıntı görünür. Bəzən əlavə ultrasəs və ya MRT lazım ola bilər.
Ortopedik içlik, yumşaq ayaqqabı, fiziki yüklənmənin azaldılması, massaj, dartınma məşqləri, qeyri-steroid iltihabəleyhinə preparatlar və soyuq kompresslər geniş istifadə olunur.
Ultrasəs, lazer, maqnitoterapiya, elektroforez, şok-dalğa terapiyası və parafin prosedurları ağrını azaldır və bərpa prosesini sürətləndirir.
Ağrı çox kəskin olduqda kortikosteroid və ya PRP inyeksiyası, konservativ və fizioterapiya nəticə vermədikdə isə cərrahi müdaxilə göstərişdir.
Rahat və ortopedik ayaqqabı geyinmək, çəkini nəzarətdə saxlamaq, xüsusi içliklərdən istifadə, ayağa istirahət vermək və profilaktik məşqlər ən təsirli tədbirlərdəndir.
Uzunmüddətli müalicəsiz hallar xroniki ağrıya, yeriş və hərəkət məhdudiyyətinə, psixoloji gərginlik və həyat keyfiyyətinin azalmasına gətirib çıxara bilər.
Artıq çəkili şəxslər, yaşlılar, idmançılar, uzun müddət ayaqüstə işləyənlər, yastıdabanlıq və revmatizması olan şəxslər risk qrupundadır.